Augmentez la portée des épaules en améliorant le rythme scapulo-huméral
Classé sous Traitements
Le rythme scapulo-huméral est souvent l'élément clé du traitement épaule conditions et le manque d’amplitude totale de mouvement de l’épaule. Cela peut également constituer un élément essentiel pour prévenir les affections de l'épaule lors de la rééducation d'autres affections des membres supérieurs, telles que distal fractures du radius, blessures aux tendons et coude blessures.
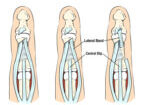
Rythme scapulo-huméral est le rythme auquel notre omoplate se déplace par rapport à l'humérus dans l'articulation glénohumérale comme moyen de mobilité de l'épaule. Le ratio standard est souvent reconnu comme étant de 2:1. Cela signifie que tous les 2 degrés, l'humérus bouge ; la scapula bouge de 1 degré. Cependant, le rapport de degrés de rythme scapulo-huméral varie selon les individus.
Une dysrythmie scapulo-humérale est une anomalie du rythme physiologique du mouvement entre l'omoplate et l'humérus lors du déplacement du bras dans n'importe quel plan de mouvement. Cela peut se présenter de diverses manières, telles qu'un mouvement de l'omoplate, un signe de haussement d'épaules, une adduction scapulaire ou une abduction scapulaire lors des mouvements de l'épaule.
"Le traitement se concentre sur la pratique de répétitions parfaites, même si la portée totale doit être diminuée."
Examen : Le LSST
Si vous avez un patient présentant une diminution significative de l’amplitude de mouvement de l’épaule dans l’un des plans de mouvement, le rythme pourrait être une préoccupation majeure pour le thérapeute. Si le thérapeute soupçonne que cela peut être le problème, demander au patient de passer le test de glissement scapulaire latéral (LSST) peut aider. Cela peut démontrer l'emplacement de l'asymétrie dans le rythme.
Les 3 postes principaux du LSST sont :
· Position 1, le bras du patient est détendu sur le côté (0 degré d'élévation humérale)
Position 2, le patient pose les mains sur la crête iliaque latérale. Ce mouvement place le bras dans un angle d’abduction d’environ 60 degrés. En suivant la règle du rapport 2:1 (rapport du rythme scapulo-huméral), cela signifie que l'humérus est responsable de 40 degrés de mouvement (abduction) et de 20 degrés de mouvement sur l'omoplate (rotation vers le haut)
.
Position 3, abduction de l'épaule à 90 degrés avec rotation interne. Selon la règle du rapport 2:1, l’humérus serait responsable de 60 degrés de mouvement (abduction) et l’omoplate serait responsable de 30 degrés de mouvement (rotation vers le haut).
Cet écran rapide peut aider le thérapeute à identifier toute dysrythmie scapulo-humérale lors de ces mouvements susmentionnés.
Traitement:
Les traitements varient d'une personne à l'autre en ce qui concerne leur force globale, leur amplitude de mouvement et leur tolérance. Cependant, lorsqu'une dysrythmie apparaît, certains traitements courants peuvent inclure :
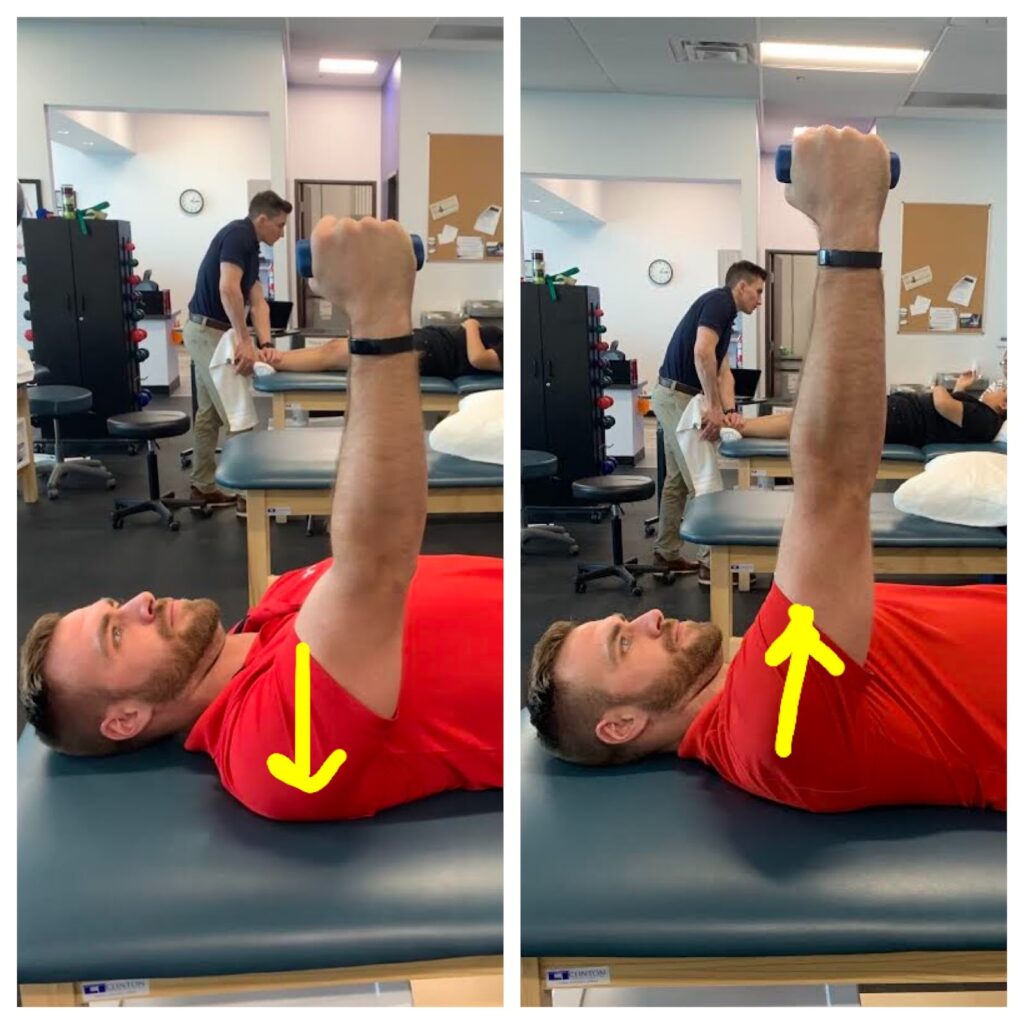
Coups de poing en décubitus dorsal (poinçons aériens en décubitus dorsal) Description : Le patient étant en décubitus dorsal sur la table de thérapie, demandez-lui de fléchir son épaule à 90 degrés. Demandez-leur ensuite de prolonger l'épaule en « frappant l'air », du poids peut également être ajouté à mesure que le patient progresse.
· Rouleau en mousse sur le mur/la table
o Description : Le patient est debout face à un mur avec un rouleau en mousse. Il leur est demandé de fléchir leur épaule pour maintenir le rouleau en mousse contre le mur, puis de le faire rouler le long du mur tout en conservant une bonne mécanique et en ne permettant pas une randonnée/élévation de l'épaule.
· Résistance aux tractions des rangées basses avec theraband
o Description : Le patient étant debout face à une porte, coincez le bracelet dans le côté charnière de la porte. Demandez-leur de saisir les extrémités du bracelet et de tirer vers eux (rétraction) en repoussant les coudes vers l'arrière. Cela engage les muscles scapulaires tout en conservant une bonne mécanique. Ne permettez pas une hausse/élévation de l’épaule ou une inclinaison vers l’arrière.
Certains signaux courants sont souvent donnés aux patients, notamment :
"Gardez votre épaule baissée" ou
« mettre les épaules dans leurs poches arrière » et/ou
« tenez une cacahuète ou un billet d’un dollar entre vos omoplates »
La mécanique est la clé. Ces traitements se concentrent sur une mécanique lente et contrôlée pour améliorer la planification motrice et le recrutement neuromoteur des muscles autour de l'omoplate. Le traitement se concentre sur des répétitions parfaites, même si la plage totale doit être réduite. Gardez un œil sur la mécanique du patient et signalez si nécessaire si la mécanique se dégrade.
Le rétablissement du rythme scapulo-huméral typique de 2:1 améliorera l'amplitude totale des mouvements, diminuera la douleur et améliorera l'indépendance fonctionnelle.
Plus à lire
Mobilisation précoce après ostéosynthèse par plaque de verrouillage palmaire des fractures du radius distal chez les patients plus âgés : un essai contrôlé randomisé
Par : Rachel Reed Sørensen, TJ, Ohrt-Nissen, S., Ardensø, KV, Laier, GH et Mallet, SK (2020). Mobilisation précoce après ostéosynthèse par plaque de verrouillage palmaire des fractures radiales distales chez les patients plus âgés - Un essai contrôlé randomisé. Le Journal de chirurgie de la main, S0363-5023(20)30276-8. Publication en ligne anticipée. https://doi.org/10.1016/j.jhsa.2020.05.009 The Skinny : Le but de cet essai contrôlé randomisé était…
6 de nos outils d'équipement adaptatifs préférés pour l'arthrose CMC
Les personnes souffrant d’arthrose de la 1ère articulation CMC ont généralement des difficultés dans leurs activités quotidiennes et cela peut devenir très frustrant. Les tâches quotidiennes telles que couper des aliments, ouvrir des récipients et enfiler une chemise boutonnée peuvent devenir douloureuses et lentes. Le pouce contribue le plus à la fonction globale de notre main. Si la…
Diagnostic différentiel : doigt à ressaut, lésion de la bande sagittale subluxante ou bande latérale subluxante
Diagnostic différentiel : doigt à ressaut, lésion de la bande sagittale subluxante ou lésion de la bande latérale subluxante. Les thérapeutes de la main rencontrent fréquemment des patients présentant des douleurs aux doigts, des claquements et des difficultés de glissement des tendons. Parmi les affections les plus souvent confondues figurent le doigt à ressaut, la lésion de la bande sagittale subluxante et la subluxation de la bande latérale subluxante. Chacune de ces pathologies implique des structures anatomiques et des paramètres biomécaniques différents…
7 conseils pour vos patients souffrant d'arthrose !
7 conseils pour vos patients arthrosiques ! Gérer l'arthrose de la main Nos mains constituent l'une des structures les plus complexes du corps humain. Ils sont composés d’un réseau de tendons, de ligaments et de nerfs qui permettent d’effectuer des tâches quotidiennes comme déverrouiller une porte, éplucher un œuf ou encore envoyer un email…
Inscrivez-vous pour recevoir des mises à jour directement dans votre boîte de réception !
Inscrivez-vous avec nous et nous vous enverrons régulièrement des articles de blog sur tout ce qui concerne la thérapie des mains, des notifications chaque fois que nous mettons en ligne de nouvelles vidéos et tutoriels, ainsi que des documents, des protocoles et d'autres informations utiles.