Dolor del miembro fantasma, dolor del miembro residual y sensación del miembro fantasma: ¿cuál es cuál?
archivado en Tratos
Escrito por Melissa Miller
Introducción
Después de la amputación, la mayoría de las personas experimentarán dolor de miembro fantasma (PLP), dolor del miembro residual (RLP) y/o sensación de miembro fantasma (PLS). Experimentar estos dolores o sensaciones puede alterar en gran medida la calidad de vida de un individuo. Es importante saber cuáles son cada uno de ellos, ya que cada uno puede impactar al cliente de manera diferente y puede abordarse de manera diferente. A continuación se analizará qué son PLP, RLP y PLS, así como los síntomas experimentados, y tratamiento métodos.
Dolor del miembro fantasma (PLP)
Definición: experimentar dolor en la parte del miembro amputado [1].
Las personas que experimentan PLP pueden sufrir sentimientos de:
- Hormigueo
- Puñalada
- Incendio
- Tiroteo
- Palpitante
- Dolor
- Ratería
- Apretar/sujetar
El PLP puede experimentarse como un dolor continuo o también puede experimentarse en episodios. Estos episodios pueden durar de minutos a horas. Los episodios de PLP pueden desencadenarse por una variedad de estímulos. Los individuos pueden ser desencadenados por estímulos como el tacto, la exposición a diferentes temperaturas, fumar, orinar/defecar, etc. [2] Las investigaciones no han identificado un enfoque superior para tratar todas las PLP; se ha descubierto que diferentes enfoques funcionan para diferentes personas. Algunos enfoques de tratamiento comunes que cuentan con buena evidencia incluyen: [3,4]
- Terapia del espejo
- Realidad virtual
- Biorretroalimentación
- decenas
- Acupuntura
- Masaje del muñón
El PLP puede afectar gravemente la calidad de vida de un individuo. Como profesional, puede ayudar a su cliente a identificar qué desencadena su PLP y ayudarlo a evitar o comprender cuándo pueden ocurrir esos desencadenantes, así como experimentar para encontrar qué enfoque de tratamiento reduce su dolor de manera más efectiva.
Dolor de miembro residual (RLP)
Definición: experimentar dolor en la parte restante del miembro que no fue amputado. [1]
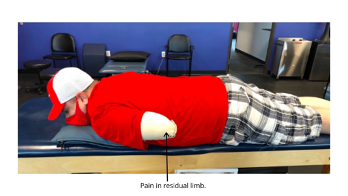
El dolor del miembro residual, o también conocido como dolor del muñón, puede ocurrir por diferentes razones. Algunas causas comunes de dolor en el miembro residual incluyen: [6]
- Proceso de enfermedad subyacente (por ejemplo, diabetes)
- Trauma de la cirugía
- Neuromas (haz de nervios al final del muñón)
- Atrapamiento de nervios en cicatriz. tejido
- Infección en la piel
- Puntos de presión con o sin rotura de la piel.
- Síndrome de dolor regional complejo (SDRC)
- dolor del miembro fantasma
Para tratar el RLP, primero es necesario saber de dónde se origina el dolor. Este puede ser un proceso de eliminación si el motivo del dolor no es algo tan obvio como una infección cutánea supurante. Por ejemplo, es posible que su cliente tenga diabetes y, desde la amputación, esté teniendo dificultades para controlar sus niveles de azúcar en sangre. Esto puede tener efectos adversos en el proceso de curación, provocando al paciente dolor adicional en el muñón. En este caso, podría comenzar el tratamiento del RLP centrándose en controlar su condición subyacente de diabetes. Dependiendo de la raíz del dolor, vas a tratar a cada cliente individualmente para su caso. Los enfoques de tratamiento que pueden ser apropiados para el RLP incluyen:
- Tratamiento de las heridas
- Edema gestión
- Manejo de infecciones
- Masaje
- Golpe ligero con elevación.
- Ejercicio ligero
- Desensibilización
- Manejo de medicamentos
Sensación del miembro fantasma (PLS)
Definición de dolor fantasma: experimentar una sensación no dolorosa en la parte del miembro amputado; sentir sensaciones en la extremidad como si todavía estuviera allí. [1]
El PLS es extremadamente común en amputados, especialmente en los primeros meses posteriores a la amputación. [7] Una persona que está experimentando PLS puede experimentar sensación fantasma como:
- Sensaciones vívidas de postura de la extremidad (por ejemplo, extremidad apoyada en la mesa)
- Sensación intensa de movimiento (por ejemplo, el brazo se balancea al lado del cuerpo al caminar)
- Sensación de joyas (anillos, pulseras) o ropa.
- Sentir presiones de un toque ligero.
- Picazón o cosquillas
- Entumecimiento
Si bien el PLS no es doloroso, aún puede ser un hecho desconcertante para el individuo. Algunos experimentan PLS en la extremidad como si todavía estuviera adherida con normalidad. Otros pueden experimentar un fenómeno llamado telescoping, donde se siente que la extremidad se encoge o se acorta, subiendo hacia el muñón. [8] El telescopado puede ocurrir gradualmente o puede ocurrir en poco tiempo. Alguien que está experimentando telescopía puede sentir como si su brazo amputado se hubiera encogido y ahora tiene sensaciones solo de su mano al final del miembro residual. [8] No existe un tratamiento específico para deshacerse del PLS; sin embargo, las investigaciones han encontrado que, para algunas personas, las sensaciones pueden disminuir con las estrategias de tratamiento utilizadas para el PLS. Para algunas personas, la PLS disminuye lentamente con el tiempo; sin embargo, hay muchos casos en los que la PLS permanece durante meses o años [8]. Como médico, puede ayudar a su paciente hablando con él sobre las sensaciones que está experimentando y, si estas sensaciones perturban su vida diaria, puede experimentar con tratamientos PLP para ver si disminuyen sus sensaciones.
Casi todos los amputados experimentan PLP, RLP y PLS en algún momento después de la amputación. [8] Es importante discutir con su cliente lo que puede estar experimentando y cómo está afectando su vida diaria. Cuando comprenda qué tipo de dolor o sensación tiene su cliente después de la amputación y cómo le afecta, podrá ofrecerle un enfoque de tratamiento que le ayudará con su dolor y/o sensaciones.
Referencias
[1] Srivastava D. (2017). Dolor crónico posamputación: manejo perioperatorio – Revisión. Revista británica del dolor., 11(4), 192–202. https://doi.org/10.1177/2049463717736492
[2] Coalición de Amputados (22 de noviembre de 2016). Manejo del dolor fantasma. Recuperado el 18 de octubre de 2020 de https://www.amputee-coalition.org/limb-loss-resource-center/resources-for-pain-management/managing-phantom-pain/
[3] Finn, SB, Perry, BN, Clasing, JE, Walters, LS, Jarzombek, SL, Curran, S., Rouhanian, M., Keszler, MS, Hussey-Andersen, LK, Weeks, SR, Pasquina, PF , Tsao, JW (2017). Un ensayo controlado y aleatorizado de la terapia con espejo para el dolor del miembro fantasma de la extremidad superior en varones amputados. Fronteras en Neurología, 8. doi:10.3389/fneur.2017.00267
[4] Hanyu-Deutmeyer, AA, Cascella, M. y Varacallo, M. (2020). Dolor del miembro fantasma. StatPearls[Internet].
[5] Pobre Zamany Nejatkermany, M., Modirian, E., Soroush, M., Masoumi, M. y Hosseini, M. (2016). Sensación del miembro fantasma (PLS) y dolor del miembro fantasma (PLP) entre jóvenes amputados por minas terrestres. Revista iraní de neurología infantil., 10(3), 42–47.
[6] Coalición de Amputados (3 de enero de 2015). Manejo del dolor del muñón. Recuperado el 18 de octubre de 2020 de https://www.amputee-coalition.org/limb-loss-resource-center/resources-for-pain-management/management-of-residual-limb-pain/
[7] Schley, MT, Wilms, P., Toepfner, S., Schaller, H., Schmelz, M., Konrad, CJ y Birbaumer, N. (2008). Sensaciones de fantasmas y muñones dolorosas y no dolorosas en amputados traumáticos agudos. The Journal of Trauma: lesiones, infecciones y cuidados críticos, 65(4), 858-864. doi:10.1097/ta.0b013e31812eed9e
[8] Giummarra MJ, Gibsonb SJ, Georgiou-Karistianisa N., Bradshawa JL (2007). Mecanismos centrales en la percepción del miembro fantasma: pasado, presente y futuro. Res. cerebral. Apocalipsis 54, 219–23210.1016/j.brainresrev.2007.01.009
Más para leer
Los mejores consejos de expertos para destacar en la formación continua en terapia ocupacional
Entendiendo la Educación Continua en Terapia Ocupacional. ¿Qué es la Educación Continua en Terapia Ocupacional? La educación continua en terapia ocupacional se refiere a actividades de aprendizaje estructuradas que ayudan a los terapeutas ocupacionales (TO) a mantener su competencia profesional, ampliar sus habilidades y mantenerse al día con los avances en la atención médica. Estos cursos suelen medirse en Unidades de Educación Continua (CEU) o Unidades de Desarrollo Profesional.
Leer másEfectos de diferentes técnicas de estiramiento para mejorar el rango de movimiento articular.
Referencia: Oba, K., Samukawa, M., Abe, Y., Suzuki, Y., Komatsuzaki, M., Kasahara, S., Ishida, T. y Tohyama, H. (2021). Efectos del estiramiento estático intermitente y continuo sobre el rango de movimiento y las propiedades viscoelásticas musculotendinosas según un protocolo de duración equivalente. Revista internacional de investigación ambiental y salud pública, 18(20), 10632. https://doi-org.libproxy.nau.edu/10.3390/ijerph182010632 The Skinny: Este estudio utilizó un cruce…
Leer más¿Qué es el síndrome compartimental crónico por esfuerzo? Resumen e ideas de tratamiento con terapia de mano
El síndrome compartimental es una afección que se caracteriza por el aumento de la presión dentro de un compartimento del cuerpo, lo que provoca dolor, hinchazón y reducción de la perfusión tisular (Barkay et al., 2021; Buerba et al., 2019). Puede ser agudo o crónico (Barkay et al., 2021). El síndrome compartimental crónico por esfuerzo (SCCE) es un tipo poco común, que se observa con mayor frecuencia en…
Leer más¡Regístrese para recibir actualizaciones directamente en su bandeja de entrada!
Regístrese con nosotros y le enviaremos publicaciones periódicas en el blog sobre todo lo relacionado con la terapia de manos, avisos cada vez que subamos nuevos videos y tutoriales, junto con folletos, protocolos y otra información útil.